- トップ
- ブログ
ブログ
腰痛と筋発火
執筆者:院長 山本幸治
執筆者 山本幸治
腰痛の方に見られる所見に特定の筋の萎縮や不活性があります1)2)。
良く知られているところでは多裂筋の萎縮や不活性です(腰痛の原因の一つに”多裂筋”)。その他にも腹横筋の萎縮や不活性、発火タイミングの遅延があります3)4)。
また逆に腹直筋や外腹斜筋の過活動も報告されています4)5)。
多裂筋や腹横筋は横隔膜や骨盤底筋群、内腹斜筋なども含めフィードフォワード筋とも呼ばれています。
フィードフォワードとは、ある動作や行為を行おうとした際、事前に予期し行動することを指します。
すなわち、物を取ろうと体を屈めようとしたとき、手足が動くよりも一瞬先にこのフィードフォワード筋が活性します。
それにより腹腔内圧(IAP)が高まり体幹が安定した状態で物を取ることができるわけです。
しかし腰痛の患者さんはこのフィードフォワード機能が働かない、もしくは遅延するといわれています。
そうすると不安定な状態で物を持つことが強いられ腰部に負担が掛かり障害を起こすわけです。
そしてその腰部への負担の繰り返しが椎間板を摩耗させ、腰椎椎間板ヘルニアを惹起したり、椎間孔を狭くし坐骨神経痛を誘発したりするわけです。
Cholewickiらが行った面白い研究があります6)7)8)。
1. 半坐位の状態の被検者が後方からケーブルで引っ張られます。
2. そうするとバランスを取るために前方の腹筋群が活性し働き抵抗します。
3. 次にケーブルが突然リリースされます。
4. 体が前方へ振られるのを背筋が発火し拮抗し制御します。
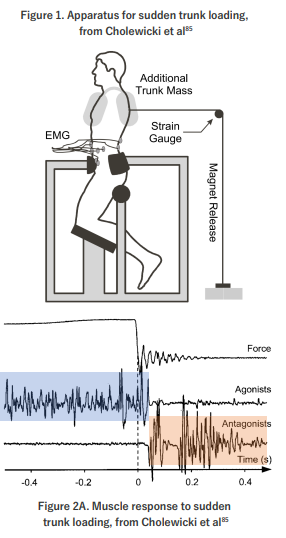
これが腰痛持ちの患者さんでは背筋の発火が著しく遅かったと報告されています。
また同時に腹筋の発火停止も遅かったとされています。
腰痛だから発火遅延があるのか、発火遅延があるから腰痛となるのかは議論の余地があるところですが、いずれにしても筋の協調不全は明確です。
当院でも表面筋電計やエコーを用いて筋収縮不全を評価し、エクササイズによりその正常化を試みています。
術者はエコーで腹横筋、内腹斜筋、外腹斜筋の収縮動態やフィードフォワードを確認。表面筋電計で多裂筋の筋活動をモニター。
患者さんもエコー画像をモニターすることによってバイオフィードバックがなされ筋収縮をイメージすることができます。
(エクササイズ一例)
【参考文献】
1)Fortin M, Rizk A, Frenette S, Boily M, Rivaz H. Ultrasonography of multifidus muscle morphology and function in ice hockey players with and without low back pain. Phys Ther Sport. 2019;37:77-85. doi: 10.1016/j.ptsp.2019.03.004.
2)Yang HS. Difference of the thickness and activation of trunk muscles during static stoop lift at different loads between subjects with and without low back pain. J Back Musculoskelet Rehabil. 2018;31(3):481-488. doi: 10.3233/BMR-17093.
3)Suehiro T, Ishida H, Kobara K, Osaka H, Watanabe S. Altered trunk muscle recruitment patterns during lifting in individuals in remission from recurrent low back pain. J Electromyogr Kinesiol.2018;39:128-133.doi:10.1016/j.jelekin.2018.02.008.
4)Ehsani F, Arab AM, Jaberzadeh S, Salavati M. Ultrasound measurement of deep and superficial abdominal muscles thickness during standing postural tasks in participants with and without chronic low back pain. Man Ther. 2016;23:98-105. doi: 10.1016/j.math.2016.01.003.
5)Arab AM, Shanbehzadeh S, Rasouli O, Amiri M, Ehsani F. Automatic activity of deep and superficial abdominal muscles during stable and unstable sitting positions in individuals with chronic low back pain. J Bodyw Mov Ther. 2018;22(3):627-631. doi: 10.1016/j.jbmt.2017.10.009.
6) Cholewicki J, Greene HS, Polzhofer GK, Galloway MT, Shah RA, Radebold A. Neuromuscular function in athletes following recovery from a recent acute low back injury. J Orthop Sports Phys Ther. 2002;32(11):568-575.
7)Radebold A, Cholewicki J, Panjabi MM, Patel TC. Muscle response pattern to sudden trunk loading in healthy individuals and in patients with chronic low back pain. Spine. 2000;25(8):947-954.
8)Cholewicki J, Silfies SP, Shah RA, et al. Delayed trunk muscle reflex responses increase the risk of low back injuries. Spine. 2005;30(23):2614-2620.
オスグッド
執筆者:
成長期における膝の痛みの代表と言ってもいいくらいよく知られているオスグッド。正しくはオスグッド・シュラッター病といいます。自分自身もオスグッドで痛みを感じながら部活動をしていた記憶があり、現在痛みは全くないものの骨が少し出っ張ったままです。
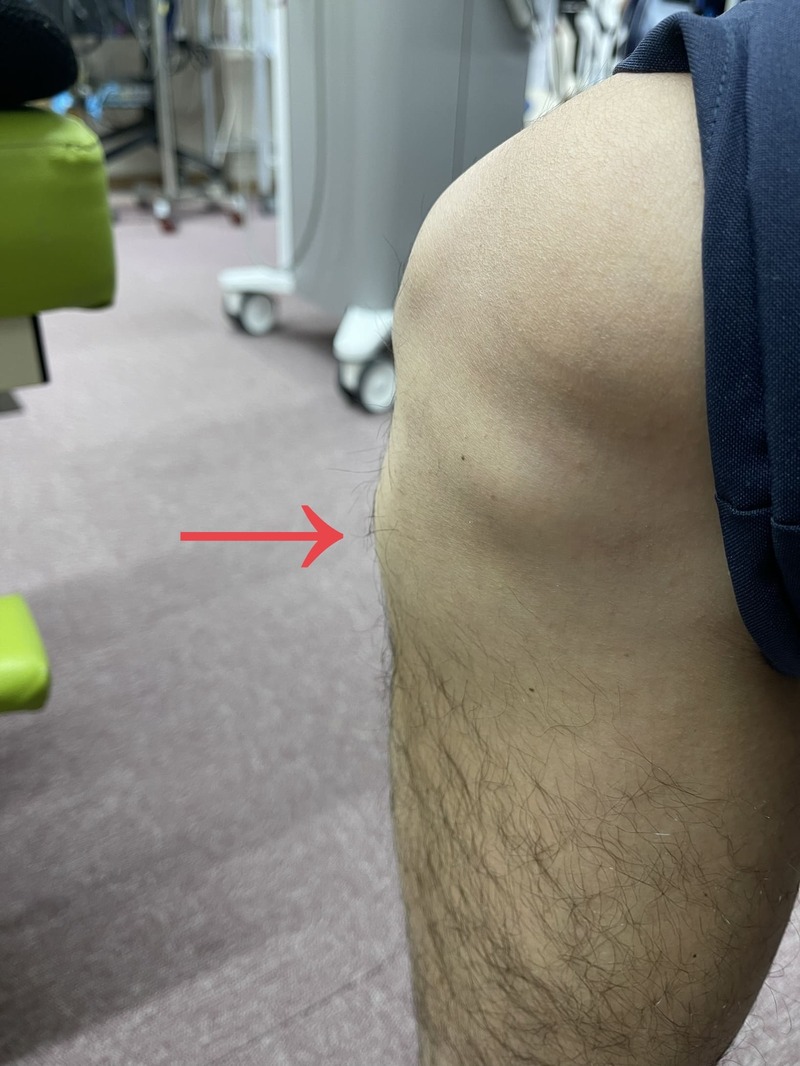
昔は成長痛だからと言われ、特に治療もせずサポーターで押さえるくらいでほったらかしにしている人も多かったと思いますが現在は治療機器が進化し、体外衝撃波という物理療法や痛みを軽減させる電気治療、修復を早める超音波や酸素カプセルなど様々なアプローチで治療が出来るようになっています。
オスグッドの特徴
オスグッド・シュラッター病は概ね10歳から15歳頃の成長期における男児に多くみられますが、高校生になってもしばらく痛みが残存している場合もあります。現在サポートしている高校テニス部にも何人か痛みが残っている選手がいました。治療を行い、現在は痛みなくプレーしています。サッカーやバスケット、バレーボール選手などダッシュやジャンプが多い競技によく見られます。痛みが強い場合は、階段の昇降や軽いランニング、ストレッチなどでも痛みが出るため、当然スポーツをする場合はパフォーマンスが落ちてしまいます。最近では冬トレが始まり走り込みや階段ダッシュなどのメニューが多くなり痛みが増している選手が多くみられます。オスグッドだけではなく、シンスプリントも多くなりますが…
オスグッドの原因
膝のお皿の下にある脛骨(スネの骨)の上端部にモモの筋肉が付着する脛骨粗面という場所があります。筋肉がこの場所を引っ張ることで膝を伸ばす運動が出来るわけですが、オスグッドになりやすい世代では脛骨粗面がまだ柔らかい状態で損傷されやすくなっています。大腿骨と脛骨(スネ)の縦方向の成長は約70%が膝関節部で起こるため、大腿四頭筋の緊張が高まり柔軟性が低下することでさらに脛骨粗面部へのストレスが増大します。運動することで何度もモモの筋肉が脛骨粗面を引っ張り、骨がめくれ上がるような状態となり痛みとなって現れます。
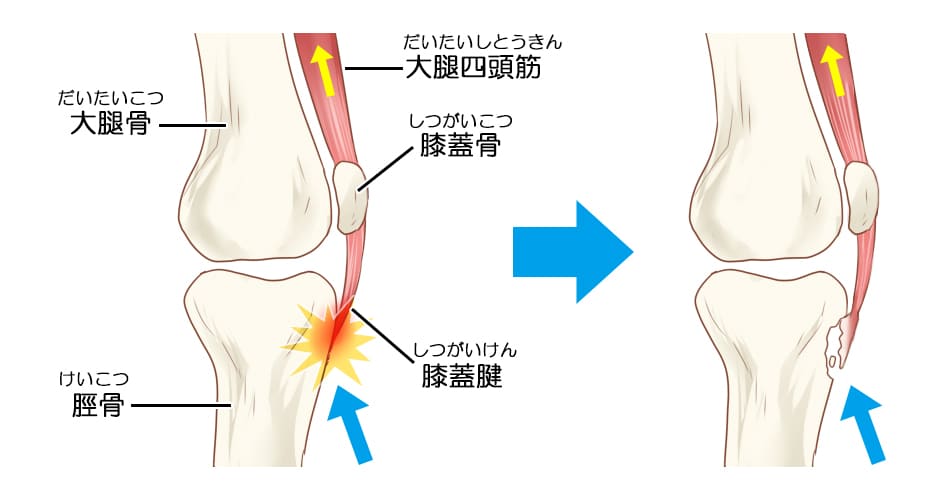
(参考:Medical Note 子どもの膝痛)
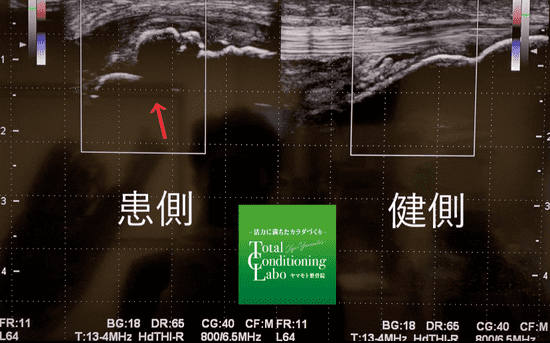
オスグッドのエコー画像
当院では超音波エコーを使ってオスグッドの状態を把握します。骨や腱の状態を観察し、経過とともにどれだけ修復してきたか一緒に確認しながら治療を行います。上の画像の矢印のある場所がオスグッドです。右側の正常な骨と比べ、ボコボコしているのが分かると思いますが、骨がめくれあがっている状態を映し出しています。正しく患部の状態を把握したうえで、最適な治療を行います。
またオスグッドに似た障害にジャンパー膝やシンディング・ラーセン・ヨハンソン病(SLJ)などがあります。症状が似ており場所も近いため判断が難しいですが、病態としてはそれぞれ違うため何が痛みを出しているのか判断する必要があります。超音波エコーで患部を観察することは必須だと考えています。
当院の治療では痛みの原因となっている場所に対して手技療法を行い、加えて体外衝撃波という最新の物理療法や痛みを軽減するための電気療法、骨の治りを早くしてくれる超音波やインソール、ストレッチ指導など様々なアプローチで治療を行います。また姿勢や体の使い方が痛みの原因となっていることもあるため、競技特性に合わせた指導が必要となる場合も多くあります。急性外傷ではないためスポーツ休止の判断が難しく、疼痛を抱えながらスポーツ活動を継続している選手を散見しますが、思った以上に長引くこともあるため早めに治療を開始することをお勧めします。
腰椎椎間板ヘルニアの突出形態
作成者:院長 山本幸治

執筆者 山本幸治
腰椎椎間板ヘルニアは一般的には、体を前に屈めた前屈で症状が出現することが多いとされています。
そのため腰椎伸展位を取るマッケンジーテクニックなどが提唱されたりもするわけです。
しかし実際の臨床の場ではそれで解決されることばかりでもありません。
一言に椎間板ヘルニアといっても突出形態が色々あります。
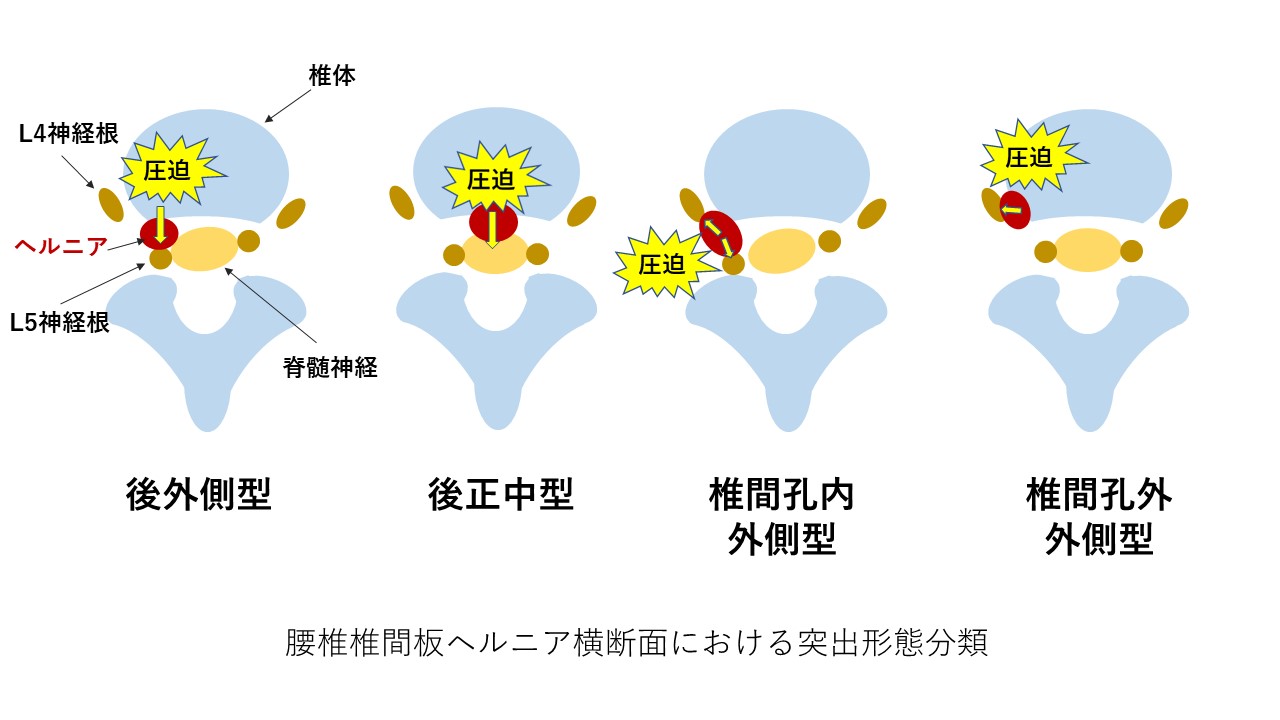
(参考:図解よくわかる整形外科MRI診断実践マニュアル)
・後外側型 一般的に一番多い
・後正中型 馬尾症状や両側神経症状の出現
・椎間孔内外側型 ヘルニアは小さくても痛みは激甚、二つの神経根を圧迫する可能性もあり
・椎間孔外外側型 一つ上位の神経根を圧迫している可能性
神経根絞扼型ではヘルニアによって押された神経根が外側陥凹部で絞扼され、神経の逃げ道が少ないため伸展時痛が出現することもしばしばみられます。
この外側陥凹部での神経根絞扼型ヘルニアは、ブロック注射も効きにくく保存療法に抵抗しがちといわれています。
また一方で神経根圧排型では神経根が後方へ移動する余裕が少し生じ、結果もやや違ってきます。
ヘルニアの大きさだけで症状が左右されるものでもありません。
ヘルニアが大きいから悪い!というわけではありません。
矢状断でみたときに、後縦靭帯を突き破っているもの、下に垂れ下がっているもの、落ち込んでいるもの髄核突出型、髄核脱出型、髄核遊離型などあります。
ヘルニアが小さくても痛みが強いものもあれば、ヘルニア自体が大きくても症状はさほどではないものもあります。
昔は飛び出したヘルニアは元に戻らない(消失しない)とされていましたが、最近ではこの千切れた遊離型などはマクロファージなどに捕食され、消失しやすいといわれています。
シンスプリント

スポーツをしている人には聞きなじみのある代表的な障害と思いますが、当院ではシンスプリントで困っている選手が多く来院されます。成長期特有の痛みであり、よく聞くものなので放っとけば治ると思い、我慢し続けて運動している選手がいるかもしれません。しかし悪化して疲労骨折になる場合など、より休養期間が長くなり競技復帰が遅れてしまう場合もあるため、スネの痛みで悩んでいる方はぜひ今回のブログを参考にしてみて下さい。
シンスプリントは学生のスポーツ選手に多い症状です。とくに中高生に多くみられるもので、数年単位で長い間悩んでいる選手もいます。シンスプリントは脛骨過労性骨膜炎とも言い、名前の通りスネの骨膜に負担がかかり続けて過労状態になっている症状です。走ることが多い競技によくみられ、骨膜や骨自体に何度も負荷をかけ続けることが痛くなる原因です。脛骨(スネ)の中央1/3~下1/3の内側に痛みが出るのが特徴で、進行すると疲労骨折になって競技復帰が遅れてしまう場合もあるため注意しなければならない障害です。
骨膜とは骨の表面にある膜で、非常に多くの神経が張り巡らされています。スネをぶつけたときに激痛なのも、この骨膜に強い衝撃がかかったことが理由です。
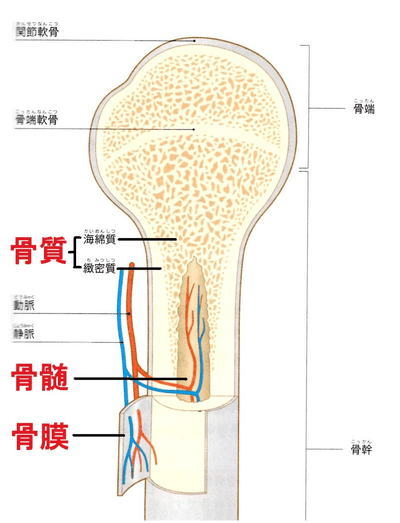
(出典:アロマセラピスト公式テキスト,AEAJ,2017)
ではなぜシンスプリントが骨膜と関係あるかというと、足を動かそうとしてスネにひっついているふくらはぎやスネ周りの下腿の筋肉が収縮します。その筋肉が骨の強度を超えた力で引っ張り続けるため、炎症を起こし痛みが出現します。学生はまだ骨が完成しておらず、柔らかい状態のため負荷に耐えられず炎症や損傷が起こりシンスプリント状態になるわけです。学生のスポーツ選手は骨よりも筋肉が先に発達するため、骨を強い力で引っ張り続けることで損傷が起こり痛みが出ます。そしてそれはシンスプリントに限らず、さまざまな場所で起こっています。
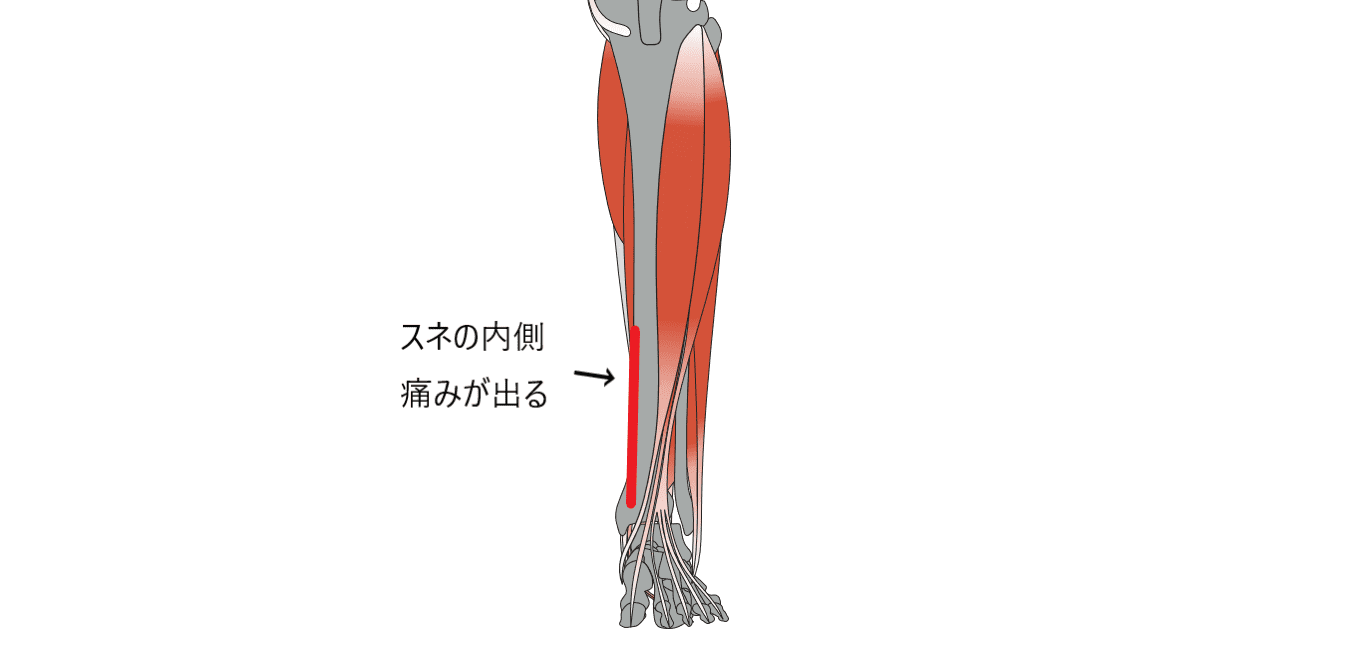
学生世代のスポーツ選手は筋肉系の障害よりもまだ完成されていない骨のほうに問題が起こることが多くあります。特に野球選手やテニス選手に多く来院いただき、エコーで患部を確認してみると骨に問題が起こっているケースが多いです。野球肘と言われる肘内側の骨のダメージや、オスグッドと言われる膝の痛みも柔らかい骨を筋肉が強く引っ張ることで起きる障害です。過去のブログに野球肘のことをくわしく載せているので参考にしてみて下さい。こちら
体が完成していない成長期に大きな負担がかかるとさまざまな問題が起こります。骨の強度を超える力や毎日のハードな練習によりトラブルが出やすい世代のため、こまめなメンテナンスは必須です。
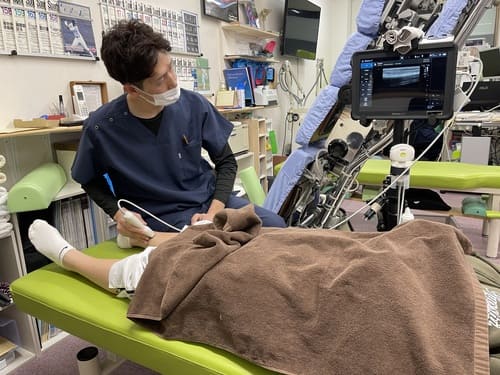
当院ではエコーで骨の状態を確認し、手技アプローチの他に体外衝撃波や電気治療、超音波治療、インソールを使ってのアライメント修正などその状態に合わせて治療を行っています。特に足の過回内(オーバープロネーション)はシンスプリントなど足の障害が出やすくなるため対策が必要です。当院で扱っているインソールはエビデンス※が数多くあり、世界で認められたもので多くのシンスプリントの痛みを改善してきました。痛みの程度や状態は様々なため、それぞれに合った最適な治療を提案します。お困りの方は一度当院にご連絡ください。

VBTトレーニング!!
執筆者: 門野隆顕

執筆者 門野隆顕
筋トレがパフォーマンスアップに必要なのは誰もが知っていることと思います。当院でもアスリートのパーソナルトレーニングではウェイトを使って運動指導をしますし、必須のものと考えています。
ウェイトを使ったトレーニングと聞くと、このような重いものを持ち上げるものをイメージするのではないでしょうか?見た目通り強度が高く、体に大きな負担をかけ、限界に近いところまで追い込むことで筋肉を大きくすることが今までの主流でした。

しかし、このトレーニングにはデメリットなどもあり、よりよいトレーニング方法がないのか研究されてきました。そして少し前から新たなトレーニング“VBT”が注目されてきました。当院でもVBTトレーニングを行うことのできる最新のデバイスを取り入れており、パフォーマンスアップを目指す選手に効率よくトレーニングを行っていただけます。
今までのウェイトトレーニングのデメリット
・体のコンディションによってウェイトを上げられる重さが変わり、負荷の設定が適切でない場合がある
・体を追い込みすぎることでネガティブな影響を及ぼす
・トレーニング後に疲労がしばらく残る
・限界ギリギリの重さをゆっくり上げても、パフォーマンスに直結しない
など
他にもありますが適切な負荷の設定が難しく、日によっては限度を超えた負荷になる可能性があります。また数日間ダメージを引きずる可能性もあり、試合前にはこのような負荷は避けるべきと考えられています。
デメリットを無くしたトレーニング“VBT”(Velocity Based Training)
そこでVBT(Velocity Based Training)という方法が従来のウェイトトレーニングのデメリットを解消し、より理想的なトレーニングになるのではないかと注目されてきました。最近ではVBTの様々な研究がされ、研究結果でもいままでのトレーニングのデメリットを解消し、効果はウェイトトレーニングと同等、もしくはそれ以上という研究結果が出ています。現時点では理想的なトレーニングと言えます。
このVBTは簡単に言うとスピードを重視したトレーニングになります。重さを指標にするのではなく、速さを指標にしてより競技に生きる筋肉をつけようというものです。
当院のVBT機器がこちら↓

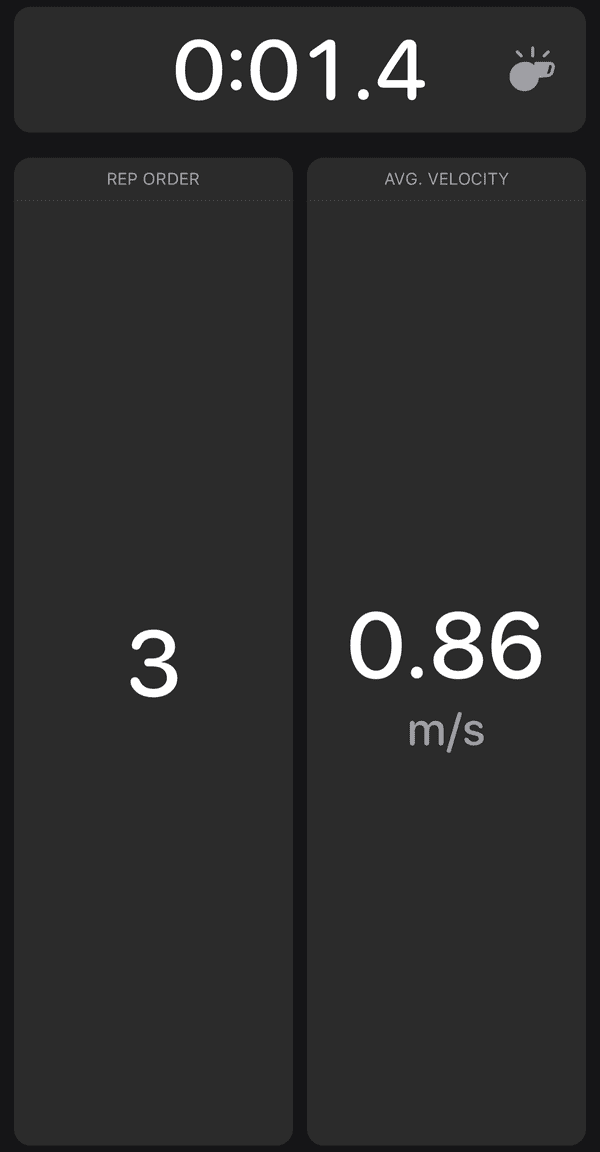
この小さな機器をバーベルにくっつけることでセンサーが挙上スピードを測定し、毎回挙上スピードを画面の数値と音声でフィードバックしてくれるものです。
挙上スピードの基準値を設定し、それを下回らないよう全力で繰り返し行います。もし基準値を下回ればそこでトレーニングをストップし、パフォーマンスに繋がらないような速度ではトレーニングしないようにします。
VBTトレーニングのメリット
・その日のコンディションに合わせて適切な負荷を設定できる
・数値化することで客観的にスピードやパワー値を把握でき、パフォーマンスアップに繋がる
・負荷量は今までのトレーニングより軽いためダメージが残りにくく、筋力の向上も今までのトレーニングと同等かそれ以上
・過密な試合スケジュールでも疲労の蓄積などネガティブな影響を避けられる
このトレーニングは今までよりも軽い負荷で、短時間に、疲労やダメージが少なく効果は今までのトレーニングを上回るというものです。これまで問題となっていたデメリットを無くし、パフォーマンスは向上するというまさに理想的な方法です。
いままでのトレーニングは、「どれだけ重いものを何回持ち上げられるか」がポイントでした。潰れるまで負荷をかけることで最大の効果があるとされてきましたが、しかしこれには“スピード”という考えが抜け落ちています。現在は潰れるまで負荷をかけるトレーニングが最も適しているとは言えないと科学的に否定されており、より効率的に、負担を軽減させながら鍛えるにはVBTがより適していると言えます。
アスリートが競技でパフォーマンスを発揮する際、ほとんどが「一瞬でどれだけ大きな力を発揮するか」が重要なはずです。これからのトレーニングはこの“スピード”にフォーカスして行うことが重要となってきます。VBTを使ってパフォーマンスアップを目指している選手は一度ヤマモト整骨院にお問い合わせください。
テニスの肩痛
執筆者:
テニス選手によく見られる肩痛ですが、原因の一つにサーブやスマッシュのフォームが崩れていることが挙げられます。
サーブやスマッシュで肩が痛い方、なかなか肩痛が改善しない方は是非参考にしてみてください!
肩は可動域が大きく自由に動かせる分、不安定な関節でもあり動きのエラーが出やすい関節です。
そしてそのエラーが積み重なることで強い痛みとなって現れ、肩が上がらないといったような状態になってしまうため、いかに正しい動かし方をできるかが大切になります!
肩には周囲の筋肉を均等に使えて負担が少ないとされているポジションがあります。
それをゼロポジションといい、このゼロポジションから逸脱した場所で打つことで一部に過剰な負担がかかり、肩にダメージが蓄積されていきます!
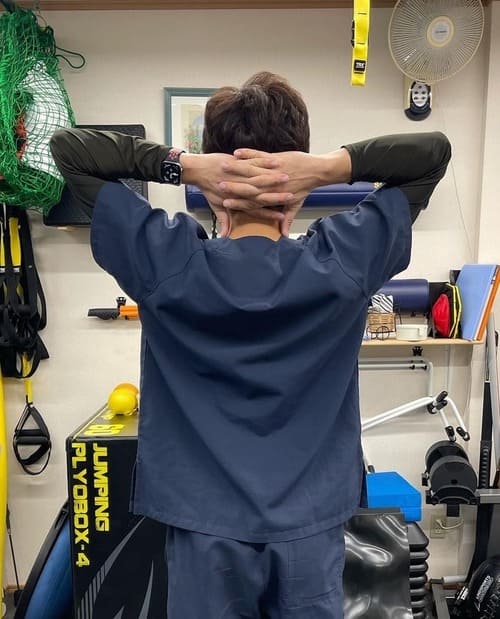
〈ゼロポジションの作り方〉
手を頭の後ろで合わせます。その位置から肘を動かさないようにして腕を伸ばした場所がゼロポジションになります。このままでは打点が低くサーブが打てないため上半身を斜めに傾けることでゼロポジションを崩さずにインパクト出来ます。

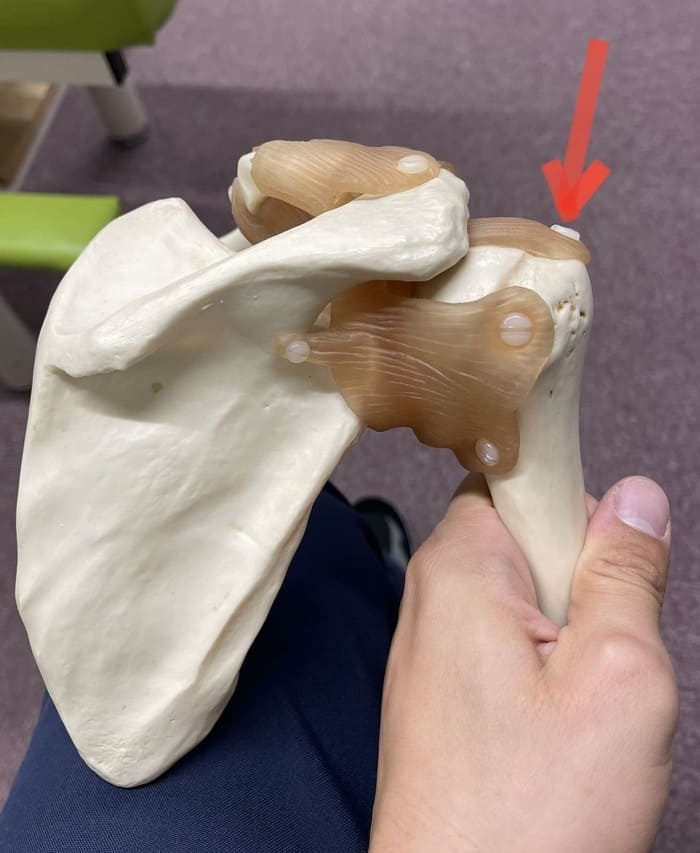
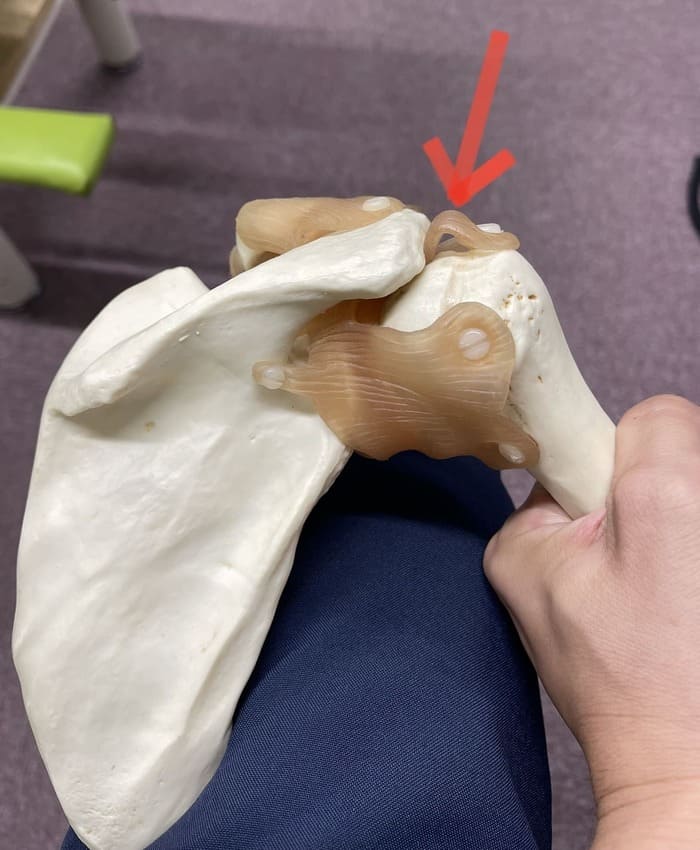
痛みの主な原因は腱板損傷といい、肩を上げる動作で働く筋肉がダメージを負っている状態となるため肩が上がらなくなります。
骨模型の写真で表した赤矢印の部分が挟み込まれることで少しずつ損傷していきます。
実際に肩が痛いと訴える人に動作時の動画を撮ってきてもらい確認してみると、多くがゼロポジションから逸脱した場所でサーブやスマッシュを打っていました。
ストロークで痛みが強くなることは少なく、サーブやスマッシュで痛みが増すことが特徴的です。
怪我なくパフォーマンスを発揮するためにはゼロポジションを正しく理解し、打点の位置や体の使い方を覚えることが重要です!
〈理想のフォームとSSEライン〉
ゼロポジションは肩周りの筋肉を均等に使える場所で負担が少ないポジションとなるため、テニスの他にも野球やバドミントンなどのオーバーヘッドスポーツには重要な位置になります。
良いフォームと悪いフォームの判断すべき点は両肩と肘を結んだ線がほぼ一直線になっているかどうか。
右shoulder、左shoulder、elbowの頭文字をとってSSEラインとよばれており、このラインが崩れた状態でサーブやスマッシュを打つと痛みが出やすくなります。

写真のようにプロも両肩を結ぶラインが腕とほぼ一直線になります。



テニスで肩が痛くなる場合の多くが、打点を高くしてキック系のスピンサーブを打ったり、上から叩こうと打点の高さを意識して打った時です。
打点だけにフォーカスせず、SSEラインを崩さないよう、上半身を傾けて体全体で打点を上げるように意識してみて下さい!
腱板損傷
執筆者:院長 山本幸治
執筆者 院長 山本幸治
【腱板損傷】
肩の腱板とは4つの筋(棘上筋、棘下筋、肩甲下筋、小円筋)の腱で構成されており、肩関節の安定性に大きく寄与しています。
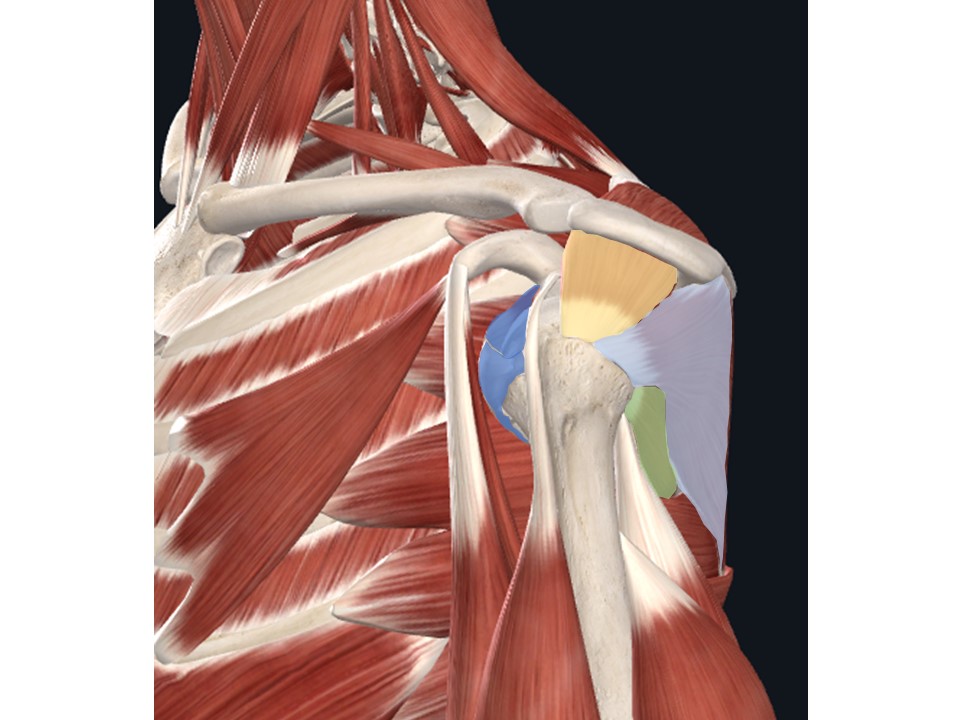
(Thank's Complete Anatomy)
肩関節は狭義には上腕骨頭と肩甲骨の関節窩よりなりボールソケット様の関節をなしています。
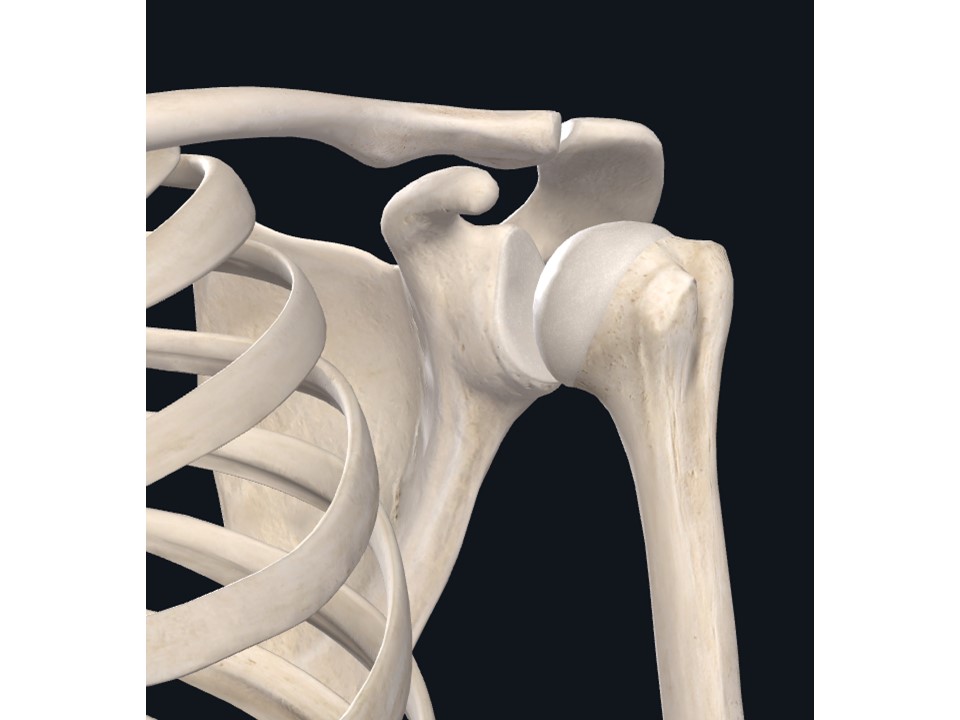
(Thank's Complete Anatomy)
肩腱板はいわゆるインナーマッスルと呼ばれるもので肩の求心位を保つのに重要な役割を果たします。
求心位とは骨頭と関節窩(関節の受け皿)が中心でしっかりと適合していることを指します。
しっかりと適合していないと軸ブレを起こし投球時に痛みを発するわけです。
肩の関節はゴルフのボールとティーにもよく例えられたりします。
それだけ不安定だからこそ大きな可動性も有することができ、ボールを投げたりすることもできるのです。

(Thank's canva)
腱板の損傷は肩から転倒したりといった外傷からなることも多いのですが、高齢者などでは退行性変性(老化)で自然に切れてしまっていることもあります。
50歳以上になると4人に1人の割合で程度の差こそあれ腱板損傷を起こしているともいわれます。
スポーツ選手では、特にオーバーヘッドモーションといって肘を肩より上にあげて動作する競技に多く見られます。
野球の投動作、バレーボールのスパイク、テニスのサービスやスマッシュ、バドミントン等々。

(https://www.kanaloco.jp/sports/baseball/baystars/entry-45195.html)
腱板は軟部組織ですのでレントゲンには写りませんが、MRIやエコーでは状態を把握することができます。
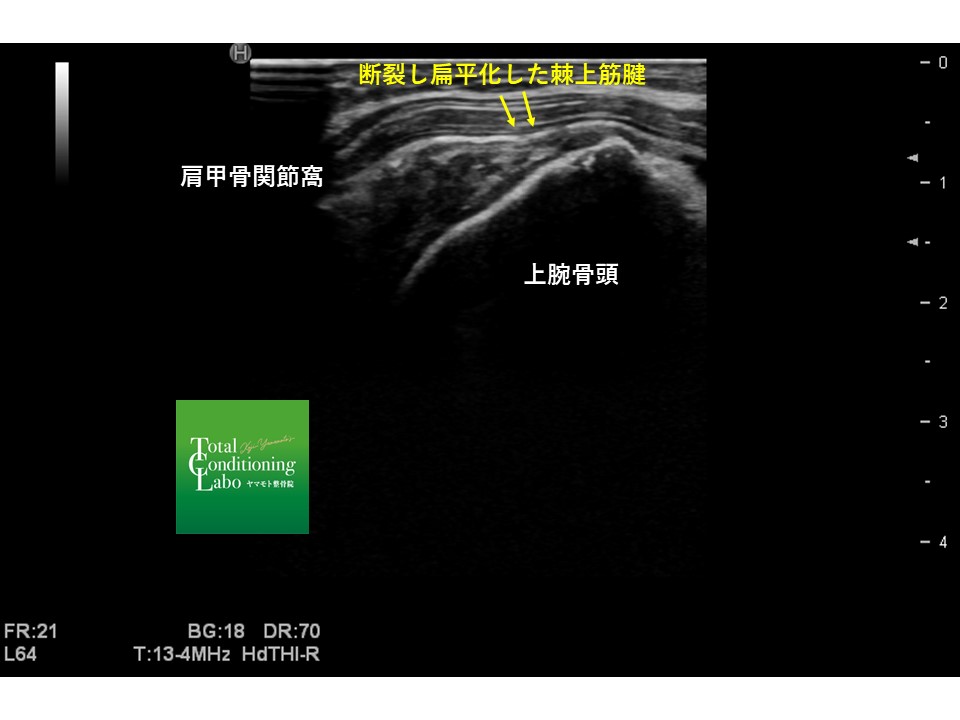
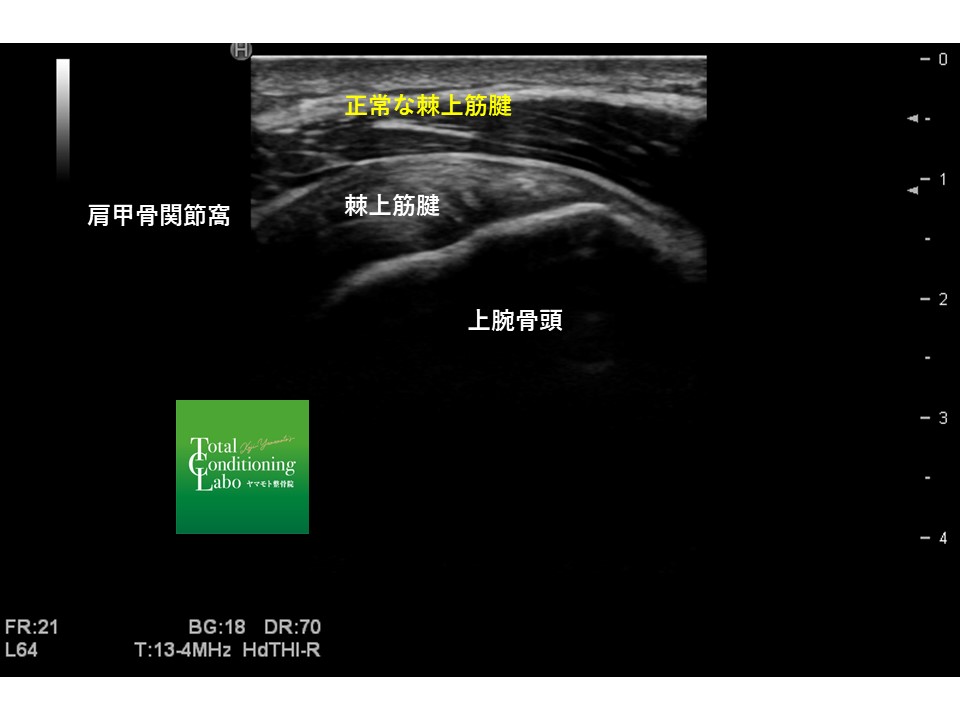
このようにこのように腱板が損傷することによって痛みを発したり、求心位を保てなくなることによりスポーツ(オーバーヘッドモーション)時に肩痛が発生します。
大きく断裂したものは腱板の修復術(手術)をしなければ治りませんが、多くのそこまで損傷の度合いが大きくないものでは、物理療法や手技療法、運動療法など我々の施術でも回復が見込める場合も多くあります。
腰痛の原因の一つに“多裂筋”
腰痛と一括りに言っても人それぞれ痛い場所や原因は違います。
組織に損傷があったり、一部分の負担が過剰に大きくなることで痛みが出たり、不動により機能低下が起こっていたり…
それぞれの腰の状態に合わせて最適な治療を行っていますが、今回はそのなかでも多く訴えを聞く下部腰痛についてお伝えします。
この場所に痛みはありませんか?
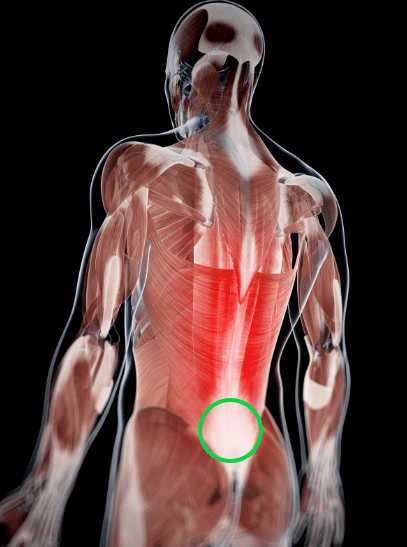
背骨と骨盤の境の中央付近に痛みや長く続いている鈍痛、重だるさなどの訴えを聞くことがよくあります。もしかしたら“多裂筋”が原因かもしれません。
多裂筋の作用
多裂筋の作用としては、脊柱の伸展、反対側への回旋、同側への側屈があります。脊柱の大きな動きを行うというより、局所の椎体の動きの方向付けや、屈曲方向への制動、骨盤の前彎、椎間関節の安定性を高めるといったものが考えられます。
このことから腰痛だけでなく、椎間板ヘルニアや脊柱管狭窄症、猫背などの不良姿勢にも重要な筋肉です。
多裂筋の役割
では、多裂筋が機能しないとどんなことが起こるでしょうか?
・腰椎前彎の減少
・椎間板内圧上昇
・脊柱起立筋活動の増加
上記のようなことが挙げられます。
まず多裂筋が機能しないと骨盤が後湾し(背中全体が丸くなる)、引き伸ばされた状態が続くことで収縮しにくくなり機能不全となります。
骨盤を前彎させ(骨盤が立っていて背筋が伸びた姿勢)、多裂筋を持続的に働かせることで腰や股関節周りの筋肉のバランスを保っていますが、多裂筋が機能しなくなると代わりに脊柱起立筋による脊柱の動きの制動が必要となるので、脊柱起立筋の活動が高まります。
筋肉の活動が高まれば緊張して硬くなるので、腰や背中全体に痛みや張りがつながることも少なくありません。
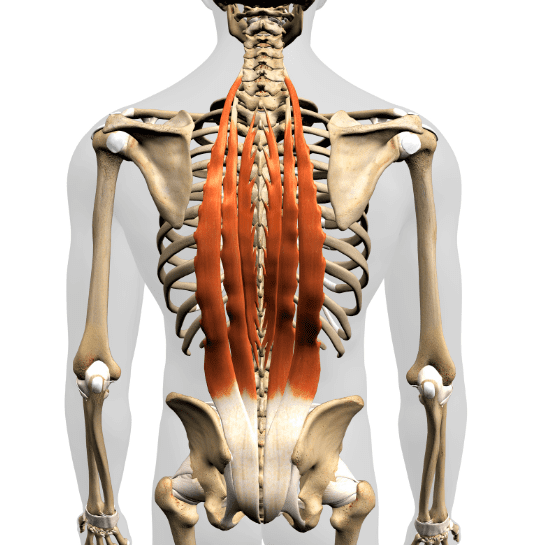
最近ではスマホやパソコン、デスクワークが多くなり腰や背中が丸くなっている人がとても多いです。不良姿勢により多裂筋が機能せず腰痛や背中の張り、肩こりや頭痛など様々な障害にまでつながるため、多裂筋の機能を高めることは重要です。
多裂筋になにが起こっているのか?
慢性腰痛の方を対象とした研究では、多裂筋の萎縮が認められています1)。
また筋肉が萎縮すると、筋肉内の脂肪前駆細胞というものが増加し、筋肉が脂肪に置き換わりやすい状態になってしまいます。
そうして、筋肉が脂肪に置き換わっていくことを脂肪浸潤と言います。
慢性腰痛では多裂筋の萎縮が報告されていますが、脂肪浸潤も多々報告されており、脂肪浸潤が起こると筋力や身体機能の低下が起こります2)。
そのため多裂筋が萎縮し、脂肪に置き換わらないよう収縮を邪魔する要因を排除しながら、筋収縮を促す運動療法が必要になってきます。
多裂筋の収縮を邪魔する要因と有効なトレーニング
多裂筋の収縮を邪魔する可能性のある筋肉は主に以下の3つ。
・腹筋群
・ハムストリングス
・大殿筋
・広背筋
この3つの筋肉は骨盤を後傾させるため多裂筋の機能を邪魔します。これらのストレッチを行い、緩めたうえで更に多裂筋のトレーニングを行います。
四つ這いクロスエクステンション
四つ這いで対角の腕と足を上げます。肘、膝はまっすぐにしたままで左対角と右対角を交互に行います。

うつ伏せクロスエクステンション
うつぶせのままで対角の腕と足を上げます。肘、膝はまっすぐにしたままで左対角と右対角を交互に行います。

レッグレイズ
うつ伏せのままで片脚を上げます。膝を伸ばしたままで交互に行います。

多裂筋に収縮を感じながら痛みの無い範囲でトレーニングを行ってください!
【参考文献】
1)Julie Hides et al : Multifidus size and symmetry among chronic LBP and healthy asymptomatic subjects. Man Ther. 2008;13(1):43-9.
2)Michael D Freeman et al : The role of the lumbar multifidus in chronic low back pain : a review. PM R. 2010;2(2):142-6.
リトルリーガーズショルダー 野球肩 上腕骨近位骨端線損傷
執筆者:院長 山本幸治


執筆者 院長 山本幸治
投球障害において小学生から中学生にかけては、肩よりも肘が悪くなることが多いですが、この年代で肩の痛みを呈した場合、ほとんどはこれ(リトルリーガーズショルダー)であることが多いです。
リトルリーグショルダーとかリトルリーグ肩とも呼ばれたりもします。
成長期にはまだ骨の端っこに骨が伸びるための成長線が残っています。
高強度の投球や繰り返しの投球によって、この脆弱な成長線に捻転力や離開力が加わり損傷されてしまいます。
上腕骨近位骨端線離開とも呼ばれますが、完全に離開していなくとも痛みを呈していることは多々あるため、あえて上腕骨近位骨端線損傷と呼ばせていただきます。
画像検査でのファーストチョイスはレントゲンになりますが、レントゲンで左右を比較し明らかに離開していれば診断もはっきりしますが、前述の通り明らかな離開が認められないこともしばしば見受けられ、診断がはっきりしない場合も多いです。
しかし、この年代で他の投球障害である腱板や関節唇損傷を起こすことは稀で、小学生、中学生で投球時に肩の痛みを訴えた場合、高い確率でリトルリーガーズショルダーであると考えることができます。
多くは体の成長に見合っていない強度での投球や投げ過ぎによってなってくるものです。
経験的には、痩せて骨の細い子がなりやすい傾向がみられます。
負荷が体格に見合ってないのですね。
Freisig(1995)らは一球投げる毎に肘への外反ストレスは大人で64Nm、子どもで27Nm、肩では67Nmかかるとしています。
重さにしてボール150球分ですね。
超音波エコーもこの骨端線の損傷を判断するのに有用です。
レントゲンで異常はみられない場合でも、エコーで異常が描出されることもしばしばあったりします。
図1は正常な上腕骨近位骨端線部のエコー画像です。
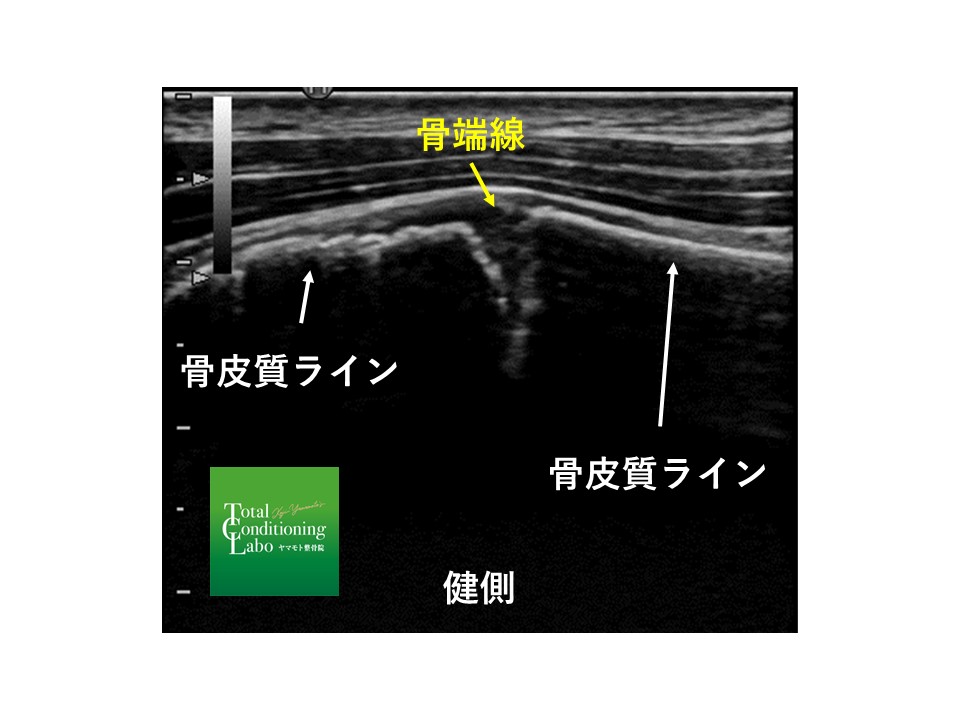
(図1)
図2は骨端線部での骨ラインの不整がみられること分かるでしょうか?
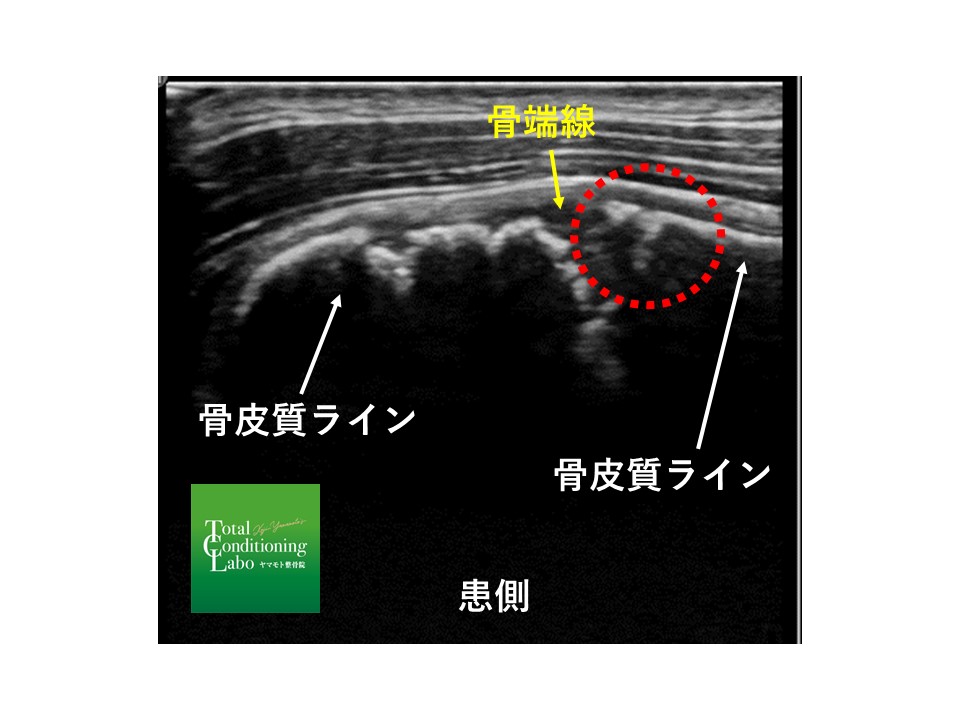
(図2)
また別の重要な指針としては当該部位の圧痛があります。
レントゲンやエコー画像上でも明らかな問題がみられない場合でも、限局的に圧痛が存在すれば、同部位に何らかのダメージを受けていることが推察されます。
また同様に肩の外転外旋での抵抗テストなども重要なサインとなります。
治療としては、基本的には骨が悪くなるわけですから、局所の安静、いわゆるノースローにして骨が正常な成長ラインに戻ってくるのを助けてあげる必要があります。
この肩の痛みは最初は投げて投げれない痛みではないため、知らず知らずのうちに悪化させてしまいます。
骨端線が悪くなり、投げていて自然に治ってくることもありません。
投げていればドンドン悪化してくるばかりで、痛みでどうしようもなくなった時には投球中止期間も非常に長く取らざるを得なくなり、かえって復帰は遅くなってしまいます。
しかし適切に投球を中止し正常な成長ラインに戻してあげれば予後は良好です。
問題なく野球ができるようになります。
そして大切になってくるのは肩を中心とした体のコンディショニングです。
野球は片側性のスポーツです。
投球側は往々にして関節、筋肉が硬くなってきます。
さらに成長期は一時的に体が硬くなってくる時期でもあります。
肩に限らず、股関節の柔軟性の欠如や体幹の機能低下がリトルリーガーズショルダーを惹起するのです。
当院では適切な期間の投球制限とともに体のコンディショニング維持や改善を治療の主眼としております。
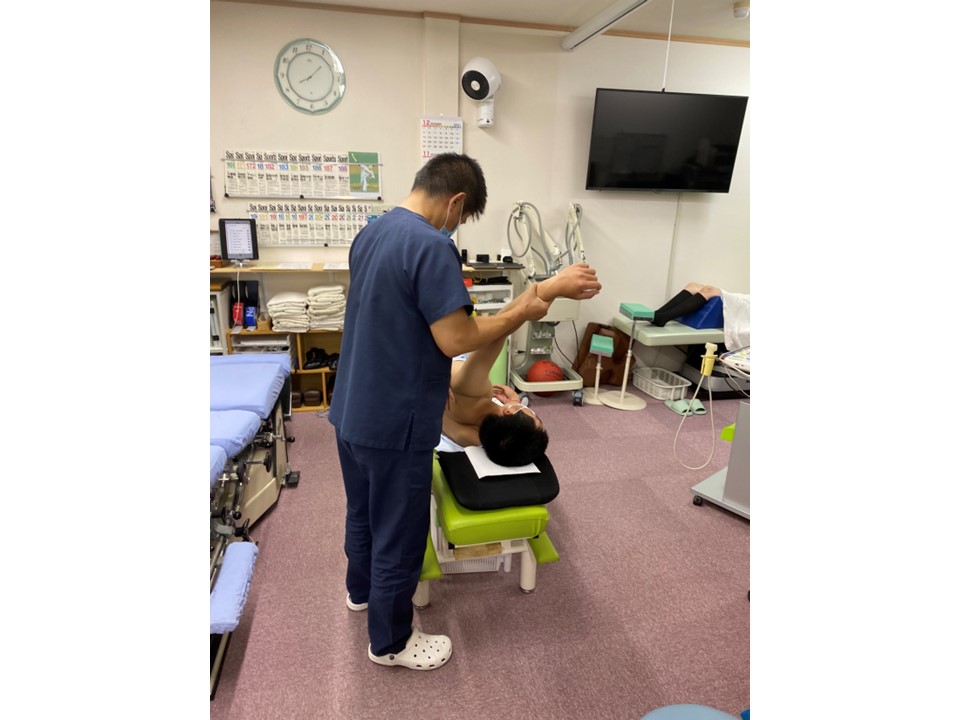

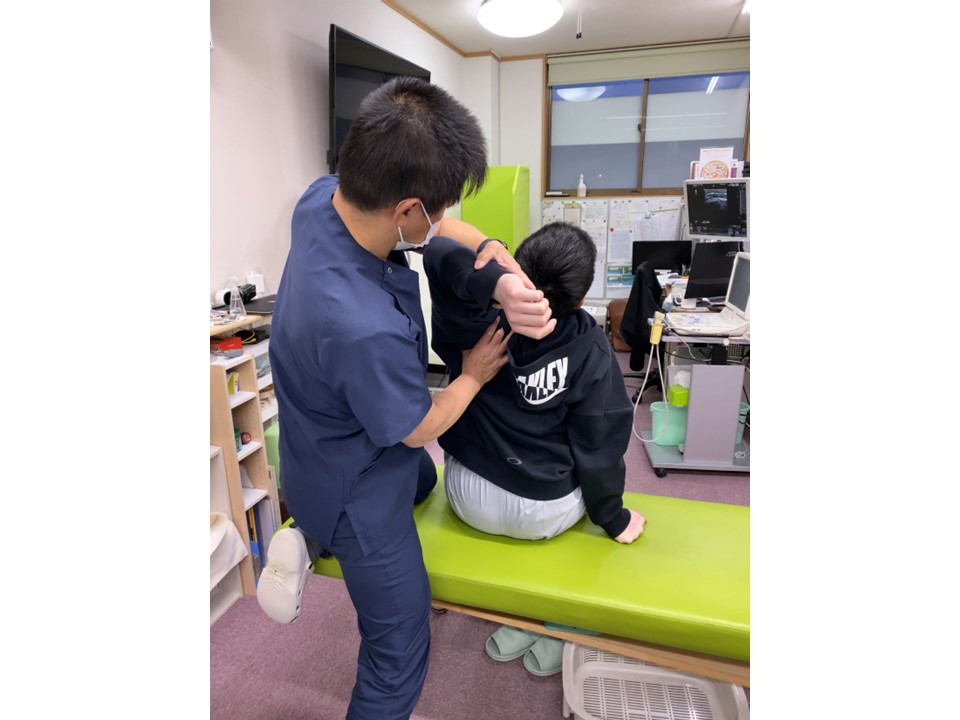
【参考文献】
Freisig GS, Andrews JR, Dillman CJ, et al. Kinetics of baseball pitching with implications about injury mechanisms. Am J sports med.
1995;23:233-239.
ジュニア世代からトレーニングは必要か?
執筆者: 門野隆顕

執筆者 門野隆顕
スポーツをしている子供がいるが、トレーニングをしたほうがいいの?どんなトレーニングが有効なの?もしくはしないほうがいいの?と悩まれている親御さんはきっと多いと思います。
インターネットではいろんな情報があり、結局なにをすべきかよくわからない…
今回はそんな方にぜひ読んでいただきたい内容です。

まず最初にこんなこと聞いたことありませんか?
・身長が伸びなくなる
・体がごつくなってしまう
・ケガしやすくなる
・12歳ぐらいまでやらないほうがいい
結論から言うと今現在これらを証明できる研究はありません!
以前から聞いたことのあるものばかりですが、これらは迷信でジュニア期からのトレーニングはむしろ運動能力の発達には必要なものであるとされています。(ただし適切な負荷で行うこと)

ジュニア期からのトレーニングで期待できる効果
・骨格筋の変化
大人と違い、筋肉を大きくするアナボリックホルモン(筋肉の合成を促すホルモン)というものが少ないためジュニア期にトレーニングしても筋肥大自体が起こりにくいと考えられています。
ジュニア期のトレーニングで起こる筋力とパワーの向上は神経系の改善と考えられます。つまり「筋肉がついた、体がごつくなったことで成長が阻害される」ということは考えにくいです。今でもこれを信じている方は多い気がします…
またトレーニングにより筋肉が肥大しやすい時期があり、効果が見え始めるのが13~15歳ぐらいといわれています。およそ中学~高校に入学する頃に筋肉が大きくなり始めることから、それより前の世代は肥大しにくいと考えられます。
このことからも筋肉が増えたせいで身長が伸びなくなることは考えにくく、他に考えられるとすれば休養不足や栄養の問題が絡んでいるかもしれません。
神経系の能力は12歳ぐらいになるとほぼ成人と同じレベルまで発達するため、この年齢までにトレーニングを行い、神経系の発達を促すことが重要となるためジュニア期からトレーニングは必要性が高いと考えられます。
・パフォーマンスの向上
トレーニングを行うとパフォーマンスが上がりますが、ジュニア世代の場合は筋肉が増えたわけではなく神経系の発達により運動単位の向上、神経伝達速度の向上が起こることでパフォーマンスが上がると考えられます。
まず運動単位とは、簡単に言うと運動神経の命令に対して動く筋肉の量が増えることでより大きな力を発揮できます。
今まで運動神経の命令に対して半分の筋肉しか反応できなかったものが、トレーニングにより8割の筋肉が反応できるようになり、結果発揮できるパワーが向上するということです。
次に神経伝達速度です。ジュニア世代の選手は成人と比べると、最大の筋力が発揮されるまでにかかる時間が遅い傾向にあります。
これをRate of Force Development(RFD)と言います。
ジュニア世代では身体を動かそうと脳から命令が行き、筋肉を動かすまでの時間にわずかなロスが生まれやすく、また最大筋力発揮までの時間もかかってしまうため結果パワーロスとなってしまいます。
ジュニア世代からトレーニングをすることで神経伝達速度やRFDを改善することができ、それにより遅れることなく必要なタイミングでパワーを出せるようになりパフォーマンスにつながります。

・骨の成長を促す
骨を強くしたり、成長を促すためには長軸の刺激が必要とされています。
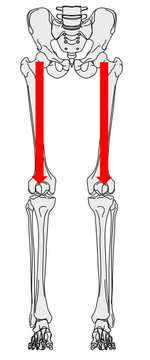
長軸とは骨に対して縦方向という意味で、立っているときに大腿骨へかかる負荷がイメージしやすいかと思います。
骨の成長は18歳までにピークに達すると言われ、この年齢までに骨への長軸上の刺激を入れることがとても大切です。
近年の研究ではジュニア期に骨への刺激が少なく骨合成のピーク値が低い場合、将来的に骨密度が低くなり、骨折のリスクが高くなるとも言われています。
ちなみに水泳選手は比較的骨密度が低いと言われており、水中だと骨への負荷がかかりにくく、刺激が少ないことが原因だと推測できます。

これらのことからもジュニア期からトレーニングを行うことで、パフォーマンスが向上したり、骨が強くなったり成長が促されるなどメリットが大きいと考えられます。
あまりネガティブなものはなく、ジュニア世代から正しい負荷でトレーニングを行うことはとても重要だと思われます。
当院でも大人からジュニアまで幅広い世代、そして様々な競技のトレーニングを行っています。
それぞれの世代に適したトレーニングがあり、効率よくパフォーマンスアップができるようトレーニングをサポートしています。興味のある方は一度ヤマモト整骨院へお問い合わせください。
ブログ・目次
- 腰痛(6)
- 椎間板ヘルニア(4)
- 坐骨神経痛 梨状筋症候群(1)
- 腰部脊柱管狭窄症(3)
- 腰椎分離症(4)
- 変形性股関節症 臼蓋形成不全(1)
- 四十肩・五十肩(8)
- 石灰沈着性腱板炎(1)
- 肩こり 頚肩腕症候群 姿勢不良(1)
- 頚椎症性神経根症(1)
- 野球肩 野球肘(25)
- リトルリーガーズショルダー(1)
- 腱板損傷(2)
- 胸郭出口症候群(TOS) 野球(1)
- ベネット病変(骨棘)、投球障害肩(1)
- 変形性膝関節症(2)
- オスグッド(1)
- シンスプリント(1)
- 肘内障(1)
- 足底腱膜炎(足底筋膜炎)(1)
- 上腕骨外側上顆炎(テニス肘)(2)
- ばね指(1)
- めまい メニエール病 良性発作性頭位めまい症(BPPV)(1)
- 橈骨遠位端骨折(コーレス骨折)(1)
- ジョーンズ骨折(1)
- イズリン病(Iselin、第5中足骨粗面) (1)
- 顎関節脱臼(1)
- 栄養(2)
- 低酸素トレーニング(加圧トレーニング)(2)
- 超音波骨折療法(LIPUS)(2)
- 体外衝撃波(2)
- 立体動態波 ハイボルテージ(1)
- スーパーライザー(2)
- 投球フォーム指導(38)
- パーソナルトレーニング(3)
- コンディショニングスペース(2)
- 酸素カプセル(6)
- トレーナー活動(7)
- 日本超音波骨軟組織学会(JSBM)(25)
- 東海野球傷害研究会(5)
- 健康管理士(3)
- 新型コロナウイルス感染症(COVID-19)(3)
- 特別施術(5)
- LPST(腰椎・骨盤安定化)プログラム(8)
- 学び(41)
- お役立ち情報(20)
- 野球(12)
- 大学院(6)
- 当院セミナー、勉強会、講師(9)
受付・施術時間 (予約制)
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 午前 | ○ | ○ | - | ○ | ○ | ○ | - |
| 午後 | ○ | ○ | - | ○ | ○ | ○ | - |
午前9:00~12:00
午後4:00~8:00
(土曜、日曜午後は7:00まで)
祝祭日施術有り。
(大型連休を除く)
休院日
水曜・日曜
*急患の場合はこの限りではありません。お電話して下さい。
所在地
〒502-0909岐阜県岐阜市
白菊町5-10
駐車場あり
058-297-1779